脳神経外科
概要
1963年11月、 北陸地方で最初に杉山義昭先生が脳神経外科を開設した施設です。 インフォームド ・ コンセントに基づいた患者にやさしい、負担の少ない診療を心掛け、脳腫瘍、脳血管障害、頭部外傷、脊椎脊髄疾患、機能的疾患(顔面けいれん、三叉神経痛、舌咽神経痛)、小児奇形などあらゆる脳・脊髄神経疾患に全力で対応しています。 日本脳神経外科学会専門医訓練施設(A 項 )で、2006年3月には国内44例目の脳死下臓器移植が行われています。2013年5月には、開設50周年記念業績集を発刊しました。
 新入院患者数は年平均450人。入院患者の内訳は脳腫瘍50例、脳血管障害200例、頭部外傷100例、機能的疾患20例です。
新入院患者数は年平均450人。入院患者の内訳は脳腫瘍50例、脳血管障害200例、頭部外傷100例、機能的疾患20例です。
年間外科手術件数は180~210件で、その内訳は脳腫瘍摘出術30例、脳動脈瘤クリッピング30例、慢性硬膜下血腫ドレナージ35例、神経血管減圧術10例、脊髄腫瘍摘出術数例などです。年間血管内手術件数は約20件です。
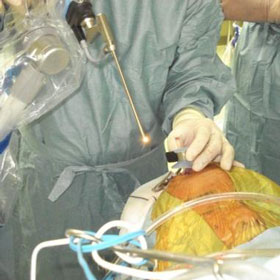 脳腫瘍の摘出は術中モニタリングを行い、 機能を温存しながら全摘出を目指します。悪性腫瘍の場合は腫瘍摘出後に放射線化学療法を追加していますが、 最近は TMZ(テモゾロミド)やアバスチンの投与で長期生存例がみられるようになってきました。
脳腫瘍の摘出は術中モニタリングを行い、 機能を温存しながら全摘出を目指します。悪性腫瘍の場合は腫瘍摘出後に放射線化学療法を追加していますが、 最近は TMZ(テモゾロミド)やアバスチンの投与で長期生存例がみられるようになってきました。
くも膜下出血は発病日かその翌日には破裂脳動脈瘤の根治術を行っています。症例によっては、開頭しないコイル塞栓術でも対応しています。脳出血の手術は血腫の大きさにあわせて、開頭術かCT 誘導下定位的か、または神経内視鏡を用いて血腫除去を行い、早期にリハビリを開始して機能予後の改善に努めています。脳梗塞はラクナ梗塞、アテローム血栓性梗塞、心原性脳塞栓の3つに病型分類して治療を行い、 t-PA投与や血栓回収術を積極的に試みています。
片側顔面けいれんや三叉神経痛や舌咽神経痛に対しては、術中モニタリングを行いながら圧迫責任血管を神経から移動させる神経血管減圧術を行っており、最近の治癒率は80%以上です。小児の水頭症や二分脊椎などの先天奇形にも対応しています。
診療担当表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| 1診 | 佐野 | 髙橋 | 佐野 | ||
| 2診 | 齋藤 | 瀬戸 | 富川 | ||
| 初診 | 髙橋 | 担当医 | 佐野 | 担当医 | 齋藤 |
手術日…火、水(第1、3週)、木
検査日…金
医師紹介
| 医師名・職位 | 専門分野 | 資格 | |
|---|---|---|---|

|
部長 佐野 正和 (さの まさかず) |
||
|
医長 齋藤 祥二 (さいとう しょうじ) |
|||
|
医長 髙橋 陽彦 (たかはし はるひこ) |
日本脳神経外科学会専門医 日本脳神経血管内治療学会専門医 |
||
|
副医長 瀬戸 大樹 (せと ひろき) |
|||
|
医師 富川 薫 (とみかわ かおる) |
|||
治療について
1.手術について
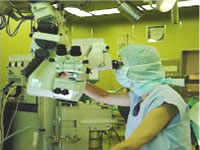 脳神経外科の手術は主に手術用顕微鏡を用いて行います。明るい視野のもとに脳深部まで拡大して観察することが可能で、精密な手術を行うことができます。その際、以前は開頭手術の場合、頭髪をすべて剃って行っていましたが、最近は未破裂脳動脈瘤や良性脳腫瘍などの予定手術の患者さんに対しては、頭髪を残したまま手術を行うようにしています。退院後すぐに職場復帰が可能となり、患者さんからも好評です。
脳神経外科の手術は主に手術用顕微鏡を用いて行います。明るい視野のもとに脳深部まで拡大して観察することが可能で、精密な手術を行うことができます。その際、以前は開頭手術の場合、頭髪をすべて剃って行っていましたが、最近は未破裂脳動脈瘤や良性脳腫瘍などの予定手術の患者さんに対しては、頭髪を残したまま手術を行うようにしています。退院後すぐに職場復帰が可能となり、患者さんからも好評です。
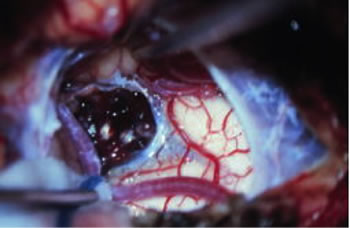 この写真は59歳男性の延髄海綿状血管腫の術中に撮影したものです。発病後、20年以上を経過しています。出血を繰り返す疾患ですが、なかなか確定診断がつかなかったケースです。葡萄の房状をしていて、色彩もきれいな腫瘍で、出血はほとんどなく、一塊として摘出することができました。このように呼吸中枢がある延髄の腫瘍も手術が可能になっています。
この写真は59歳男性の延髄海綿状血管腫の術中に撮影したものです。発病後、20年以上を経過しています。出血を繰り返す疾患ですが、なかなか確定診断がつかなかったケースです。葡萄の房状をしていて、色彩もきれいな腫瘍で、出血はほとんどなく、一塊として摘出することができました。このように呼吸中枢がある延髄の腫瘍も手術が可能になっています。
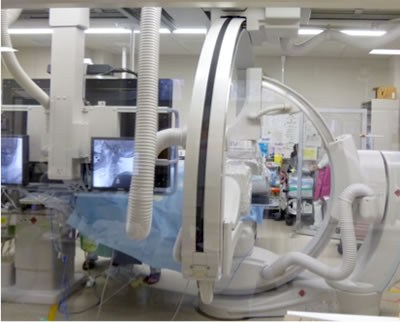 右の写真は、脳血管撮影室です。大腿の付け根や、腕からカテーテルを挿入して脳や頚部の動脈・毛細血管・静脈の状態を調べることができます。大腿からの場合は穿刺部からの出血を予防するため、検査後しばらくベッド上安静が必要です。脳血管内手術はここで行います。脳動脈瘤に対するコイルを用いた塞栓術や頸部内頚動脈狭窄症に対するステント留置も積極的に施行しています。t-PA投与で再開通しない心原性脳塞栓症に対しては血栓回収術を行っています。詰まった動脈が再開通できれば、片麻痺や失語症が劇的に消失する場合もあります。発病後早期にこの治療を開始することが重要です。
右の写真は、脳血管撮影室です。大腿の付け根や、腕からカテーテルを挿入して脳や頚部の動脈・毛細血管・静脈の状態を調べることができます。大腿からの場合は穿刺部からの出血を予防するため、検査後しばらくベッド上安静が必要です。脳血管内手術はここで行います。脳動脈瘤に対するコイルを用いた塞栓術や頸部内頚動脈狭窄症に対するステント留置も積極的に施行しています。t-PA投与で再開通しない心原性脳塞栓症に対しては血栓回収術を行っています。詰まった動脈が再開通できれば、片麻痺や失語症が劇的に消失する場合もあります。発病後早期にこの治療を開始することが重要です。
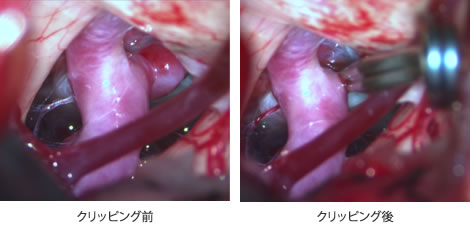
この写真は40歳女性の未破裂右内頚動脈―後交通動脈分岐部動脈瘤の術中写真です。動脈瘤が赤く見え、壁が薄くなっていることがわかります。このようなケースはいずれくも膜下出血を発症すると思われます。破れる前に手術(クリッピング)をしてしまえば、くも膜下出血を予防することができます。
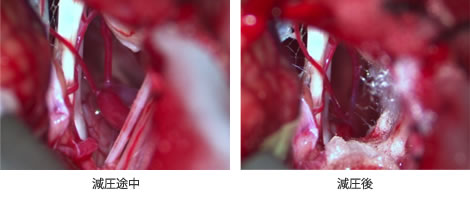
65歳女性の右顔面けいれん患者の術中写真です。数年前から右眼周囲にぴくつきが出現するようになり、徐々に増悪したため、根治手術を希望されて当科入院。手術は右耳介後方で皮膚切開を行い、小開頭後に頭蓋内の顔面神経の脳幹からの出口を詳細に観察しました。聴神経の右奥にある顔面神経が前下小脳動脈により圧迫され、そこに圧痕が生じておりました。そこで、テフロンフェルトと生体のりを用いて、その圧迫血管を錐体硬膜に移動・固定(transposition)させることにより神経血管減圧を行いました。手術後、顔面けいれんは消失して患者は非常に喜んでいます。 三叉神経痛や舌咽神経痛も顔面けいれんと同じ方法で痛みをとることが可能です。



