呼吸器外科
概要
当科では当院の基本理念である“ やさしさ・信頼・安心” をふまえて、がん診療連携拠点病院として最新の医療技術と豊かな経験を元に患者さんの診療にあたっています。
当科で扱う器官とその主な疾患は、下記の通りです。
• 肺、気管・気管支:肺癌、肺腫瘍、肺嚢胞症、自然気胸、膿胸
• 縦隔、胸壁、横隔膜:縦隔腫瘍、胸壁腫瘍、胸膜腫瘍、漏斗胸
• 胸部外傷
※甲状腺・副甲状腺疾患に関しては2022年4月以降耳鼻咽喉科で診療いただいています。ただし当科で甲状腺・副甲状腺疾患での加療歴のある方は引き続き当科で診療を行っています。
当科では原発性肺癌の手術を年間130-140例、転移性肺癌、縦隔腫瘍、気胸などに対する胸部外科手術を含めると約240例の手術を行っています。
昨今の肺癌手術は従来の開胸、胸腔鏡手術に加え、単孔式胸腔鏡手術やロボット手術などアプローチが多彩となってきています。
当科では「癌の根治性」が最も重要と考えており、単孔式では困難かつロボット手術以上の安全で精度の高い肺切除とリンパ節郭清を求め、肺手術の95%以上を3ポートの胸腔鏡手術を中心に安定して行っています。標準的な肺葉切除に加え、非浸潤癌については積極的に区域切除を行っており「肺機能温存」という真の意味での低侵襲手術を実践しています。一方で周囲組織浸潤を伴う進行肺癌に関しては呼吸器内科や放射線治療科とも協力し、術前化学療法や放射線療法などを駆使して癌病巣の縮小に努めることで手術の適応を模索し、拡大手術も含めて可能な限り手術による摘出を目指します。
さらに術後は病理診断の結果を十分に検討し、必要に応じて術後補助化学療法を行うことで癌の根治性を高める努力をしています。
また当科では種々の原因による気道 狭窄に対する気管・気管支ステント留置術を中心とした肺や気管支病変に対する気管支インターベンションを積極的に進めています。各種原因による気道の狭窄に対して硬性気管支鏡等を用いて狭窄を解除し、ステントを留置することで呼吸困難を改善させる治療です。 特に患者さんの状態に会わせてシリコンステントを作成していることが当科の特徴です。県内外から多数のご紹介を頂いています。
上記以外にもがん診療連携拠点病院、地域中核病院としての責任を全うすべく最新の医学知識と技術を持って誠心誠意、治療を行って参りますので、今後ともよろしくお願い致します。
診療担当表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| 午前1診 | 担当医 | 新納(午前/午後) | 担当医 | 担当医 | 新納 |
| 2診 | 髙橋 | 髙橋 | |||
| 3診 | 井田 |
手術日…月、水、木、金
検査(気管支内視鏡)…火、木
医師紹介
| 医師名・職位 | 専門分野 | 資格 | |
|---|---|---|---|

|
部長 新納 英樹 (しんのう ひでき) |
胸腔鏡手術 気管支治療(気管支インターベンション) |
日本外科学会専門医 日本呼吸器外科学会専門医 胸腔鏡安全技術認定医 日本呼吸器内視鏡学会気管支鏡専門医・指導医・評議員 日本肺癌学会北陸支部評議員 日本がん治療学会認定医機構がん治療認定医 肺がんCT検診認定医 日本プライマリ・ケア連合学会認定 プライマリ・ケア認定医・指導医 日本 DMAT 隊員 臨床研修指導医 米国心臓協会 BLS インストラクター 米国心臓協会 ACLS インストラクター 日本外傷診療研究機構JATECプロバイダー |

|
医長 川向 純 (かわむかい じゅん) |
呼吸器外科 |
日本外科学会専門医 日本外傷診療研究機構 JATEC プロバイダー |
|
医員 井田 朝彩香 (いだ あさか) |
|||

|
医師 髙橋 智彦 (たかはし ともひこ) |
呼吸器外科 | 日本外科学会専門医 |
呼吸器外科を初診で受診される患者さんへ
どのような症状ですか?
1. 咳が止まらない。血痰が出る。息をするときに胸が痛む。
→このような症状の方は呼吸器内科の受診をお勧めします。
2. 検診で胸の異常影を指摘された。
→呼吸器内科で精密検査を行い、手術適応がある場合に当科へご紹介いただきます。
3. 事故やけがで胸を打って痛む。
→当科で外傷性変化の有無を調べます。
4. ある日突然胸が痛くなり、呼吸が少し苦しくなった。
→当科もしくは救命救急センターで精密検査を行います。
5. 頚部が腫れぼったくなってシコリがふれるような気がする。
→このような症状の方は耳鼻咽喉科の受診をお勧めします。
6. 乳房にシコリがあるように思える。
→このような症状の方は乳腺外科の受診をお勧めします。
上記以外の方は、外来窓口受付の外来師長に気軽にお尋ねください。
| 当科での施設認定 | 当科医師認定 |
|---|---|
| 日本外科学会認定施設 日本胸部外科学会認定施設 日本呼吸器外科学会認定施設 日本呼吸器内視鏡学会認定施設 |
日本外科学会専門医 日本呼吸器外科学会専門医 日本呼吸器内視鏡学会気管支鏡専門医・指導医 |
治療について
1.肺癌に対する加療
①肺葉切除
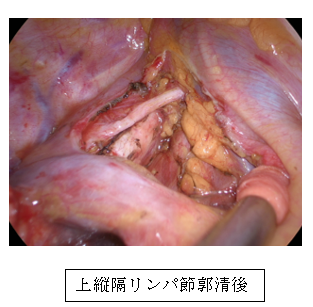
肺癌に対する標準術式は肺葉切除および縦隔リンパ節郭清とされています。従来は標準開胸術で行われていましたが、現在は胸腔鏡の普及に伴い最大3㎝程度の傷を3-4か所で行う胸腔鏡手術が主流となっています。さらに近年は傷の数を1か所として行う単孔式胸腔鏡手術や、ロボット手術といったアプローチも増えてきています。
当科では「癌の根治性」が最も重要と考えています。単孔式では精度が低下してしまう可能性があり、またロボット手術では傷が5か所と増えてしまうことなども考慮し、「癌の根治性」を保ちつつ、お体の負担を小さくするため肺手術の90-95%を3か所の傷の胸腔鏡手術で行っています。しかし癌の進行度に応じ、拡大手術が必要となる場合などは従来の開胸手術で行っています。
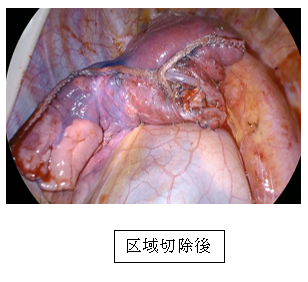
②区域切除
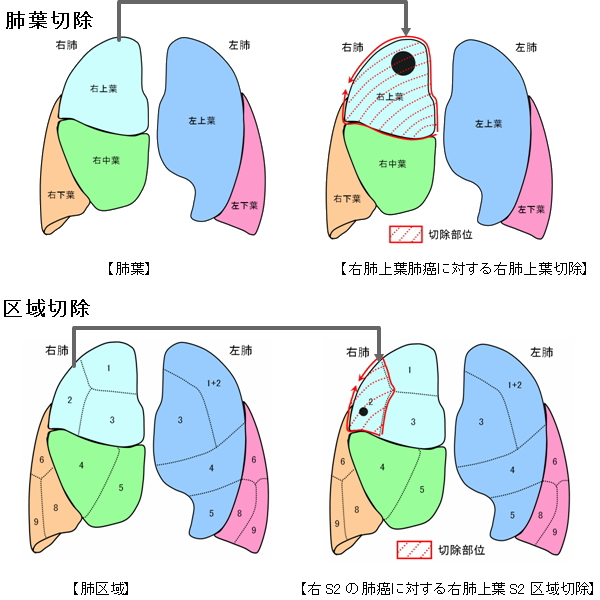
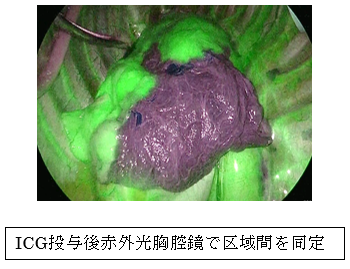
上記の通り肺癌に対する標準術式は現在も肺葉切除とされていますが、近年CTなどで指摘されるすりガラス様陰影として発見される小さな肺癌の場合に、より肺の機能を温存する手術として区域切除術が行われる傾向にあります。また、すりガラス様陰影ではなくても、低呼吸機能のため肺葉切除が困難と判断される場合にも区域切除を選択する場合があります。しかし、区域の境界は視認できるものではなく、当科ではICG蛍光法という方法を用いて区域間を同定し、適切な区域切除術を積極的に施行しています。
③術後補助化学療法、術後再発時の薬物療法
肺癌に限らず、癌は手術を行ったとしても残念ながら再発する場合があります。手術を施行後に最終病期が決定しますが、病期に応じ再発の可能性を低下させるべく化学療法や免疫チェックポイント阻害薬による治療を提案させていただく場合があります。また、残念ながら再発してしまう方々にも呼吸器内科、放射線治療科と十分な検討を行い、最新の知見のもとに最善と思われる治療を提案いたします。
2.気道狭窄に対するステント治療
悪性腫瘍やその他の疾患で気管・気管支の気道狭窄が起こると、頑固な咳や血痰、ひいては著明な呼吸困難が生じます。
一時的にせよそのような患者さんの症状を緩和するために気管・気管支にシリコン製または金属製のステント(筒)を挿入し、狭くなった気道を拡張します。
当科ではシリコンステントを様々な気管支の形状に合わせて作成し、良好な気道開通と自覚症状の改善を得ています。またシリコンステント留置後の管理においても、ステント内部に付着する痰で再度狭窄症状を来たすことが問題視されていましたが、当科では日本ではじめてステント内部に付着した痰の除去に有効な吸入薬を導入してきました。患者さんの命に関わる治療なので十分なインフォームドコンセントのもとに、迅速かつ確実に治療を行っています。

3.自然気胸
1.症状
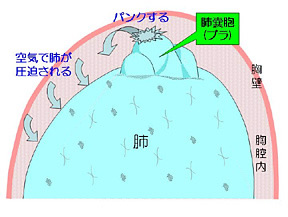 肺が何らかの原因でパンクした状態です。パンクした肺から漏れた空気は胸の中に溜まり肺を圧迫し、軽度から重度の呼吸困難が生じます。また、パンクしたときに胸部が「キュッと」痛みその後も持続的な鈍い痛みが続きます。
肺が何らかの原因でパンクした状態です。パンクした肺から漏れた空気は胸の中に溜まり肺を圧迫し、軽度から重度の呼吸困難が生じます。また、パンクしたときに胸部が「キュッと」痛みその後も持続的な鈍い痛みが続きます。
原因:パンクした部分は肺が小さい風船の様に変化(ブレブまたはブラと呼びます)しており、若年者(10歳代から20歳代)では原因は不明ですが、中高年者では喫煙が原因の一つと考えられています。
2.診断
医療機関にて胸部レントゲン写真で診断が可能です。胸部CTが撮ってあれば更に治療に役立ちますが、必須ではありません。後述の胸腔ドレーンを留置して肺の拡張が得られた後に、ブラの位置などを確認するためCTを撮影することがあります。
3.治療
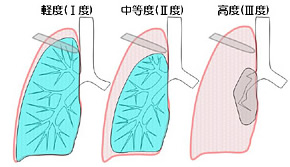 肺の縮み方にもよりますが、軽度の場合は入院の必要もなく自宅で安静にして頂くだけで改善する場合があります。中等度以上の場合は、入院して頂き胸腔ドレーンという柔らかい排気用の管を挿入し、肺から胸の中に漏れた空気を体外へ排出します。胸腔内の空気がうまく外に排出できれば自覚症状が改善します。約70%の方はこの治療にてパンクした部分が閉鎖され治癒します。但し、パンクの原因となったブラはそのままなので約50%の方に再発が認められます。
肺の縮み方にもよりますが、軽度の場合は入院の必要もなく自宅で安静にして頂くだけで改善する場合があります。中等度以上の場合は、入院して頂き胸腔ドレーンという柔らかい排気用の管を挿入し、肺から胸の中に漏れた空気を体外へ排出します。胸腔内の空気がうまく外に排出できれば自覚症状が改善します。約70%の方はこの治療にてパンクした部分が閉鎖され治癒します。但し、パンクの原因となったブラはそのままなので約50%の方に再発が認められます。
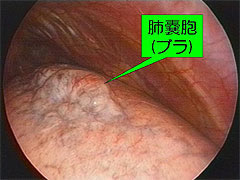
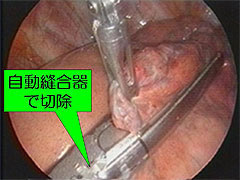
胸腔ドレーンを留置しても空気漏れが治らない方や再発された方は手術の適応となります。
手術は原則として胸腔鏡手術でパンクしたブラを切除します。手術後は1両日で胸腔ドレーンを抜去して術後2~3日で退院が可能です。術後約1週間は激しい運動や、労働は控えて頂きますが、一般的な就学、就労は可能です。また、シャワーも可能です。
一方、種々の合併症や高齢などで全身麻酔の手術が出来ない場合は、気管支充填術(パンクしているブラに通じる気管支にシリコン製の栓をして空気漏れを減らす治療)や胸膜癒着療法(胸腔内に種々の薬剤を注入し肺と胸壁を癒着させて空気漏れを止める方法)、局所麻酔下の胸腔鏡手術など様々な方法を駆使して治療を行います。
4.縦隔腫瘍、胸壁腫瘍、胸膜腫瘍
縦隔、胸壁、胸膜に発生する腫瘍のことです。これらは様々な性状の腫瘍が生じ得ますが、術前に組織診断を得ることは困難なことが多く、診断と治療を兼ねて摘出する場合があります。腫瘍の大きさや局在などに応じ、胸骨正中切開などの開胸手術や、胸腔鏡を用いた手術で摘出します。
5.膿胸
胸腔内に膿が貯留することで、発熱や胸痛を生じる病態です。何らかの感染症が背景となることが多いですが、抗菌薬のみでは改善する見込みは乏しい、もしくは長期化する場合に、胸腔内の膿を掻き出し洗浄する手術をご提案させていただきます。それでも改善が乏しい場合には、胸腔内を開放する開窓術が必要となる場合があります。
6.胸部外傷
胸部を主体とした外傷です。必要に応じ、胸腔ドレーンの留置や手術(止血、損傷した部位の修復等)を行います。他部位の外傷を併発している場合には、各科と連携し、適切な治療を行います。



