検査科
概要

 臨床検査部検査科は、検体系・生体系合わせて8部門で構成され、精度管理を内部・ 外部共に適時実施し、外部精度管理機関から適切な評価を得ながら、信頼されるデータの提供に努めています。
臨床検査部検査科は、検体系・生体系合わせて8部門で構成され、精度管理を内部・ 外部共に適時実施し、外部精度管理機関から適切な評価を得ながら、信頼されるデータの提供に努めています。
また、宿日直時には2名の技師が日勤時使用機器を稼動させ、緊急検査32項目を提供しています。
輸血製剤供給においても、安全確実な検査体制を構築し、緊急・大量出血患者への迅速な供給に毎日24時間対応をしています。
診療担当表
現在、診療担当表は公開されていません。
医師紹介
| 医師名・職位 | 専門分野 | 資格 | |
|---|---|---|---|
|
部長 天谷 由香里 (あまや ゆかり) |
|||
生理機能検査
心電図検査
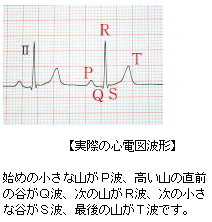
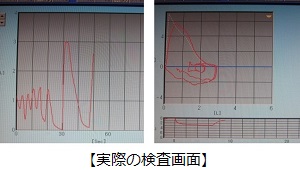
心臓は全身に血液を送り出すポンプの役割をしており、規則正しく収縮と拡張を繰り返しています。この働きは心臓の洞結節で興奮が始まり、順々に周りにその興奮が伝わっていくことで行われています。この興奮が伝達される様子を波形としてあらわしたものが心電図です。心電図では 不整脈、虚血性心疾患 (狭心症、心筋梗塞)、心室肥大などの有無が分かります。
心電図の所要時間は準備も含め5~15分程度です。標準12誘導心電図では、両手・両足・胸部と全部で10個の電極をつけ、電極間の電位差を12通り記録します。負荷心電図では簡単な運動をしていただいて、安静時にはあらわれない心電図の変化を調べます。
その他の循環器系検査・・・目的に応じて、ホルター心電図(24時間もしくは7日間心電図)、レートポテンシャル、6分間歩行検査やトレッドミル検査・エルゴメーター(運動負荷心電図の一種)などを行っています。
呼吸機能検査
呼吸機能障害の有無や程度を調べます。また、全身麻酔による手術時の呼吸管理においても必要な検査です。
検査を受ける患者さんの努力状態が、検査データに大きな影響を及ぼします。
検査の種類
- 肺活量(VC)・・・肺活量は最大呼出状態から最大吸入に至るまでに吸入された空気の量をいいます。肺活量は、年令と身長から予測値を算出することができます。間質性肺炎では、肺活量が低下します。
- 努力性肺活量(FVC)・1秒率・・・最大吸気後にできるだけ速く最大の努力で呼出していただく検査です。このときに最初の1秒間に呼出される空気の量を1秒量といい、1秒量が全努力性呼気量に占める割合を1秒率といいます。気管支喘息のような閉塞性肺疾患があると、1秒率が低下します。
その他、残気量、肺拡散能力、クロージングボリューム、気道過敏性試験、呼気中のNO濃度測定、呼吸抵抗測定があります。
脳波検査
脳波とは・・・
 大脳の電気活動を体外に導出し記録したもので、 大脳の機能を評価する検査です。 病状の把握、薬の効き目を判定するために検査します。
大脳の電気活動を体外に導出し記録したもので、 大脳の機能を評価する検査です。 病状の把握、薬の効き目を判定するために検査します。
頭、額、耳、手に約20個の電極をやわらかいクリームで貼りつけ大脳の弱い電気(数十μV))を100万倍に増幅して記録します。脳の生理的活動をみるもので、痛みを伴わない検査です。
てんかん、意識障害、脳死、睡眠段階の判定などに欠かせない検査で、基本的な正常波形はα波(8Hz~13Hz)であり、それよりも遅い波を徐波、速い波を速波と呼びます。
検査の種類
- 覚醒脳波
検査は基本的に眼を閉じた状態で行います。検査中は検査技師の指示に従って、眼を開けたり、過呼吸をしたり、光刺激を行います。検査の所要時間は、電極の装着や取外しも含めて30~40分程度です。 - 睡眠賦活脳波
眠った状態の脳波を記録します。主に小児の寝はじめに現れる異常波形をみるための検査で、検査時にスムーズに眠れるよう協力をお願いしています。眠りはじめから深い睡眠まで20~30分程度記録します。なかなか寝つけない場合や小さい子供(0~5歳位)の場合は医師の指示により薬を使って眠っていただくこともあります。
超音波検査
超音波検査とは・・・
超音波とは 2MHz(メガヘルツ)から20MHz に及ぶ範囲の周波数の波で、私たちの耳には聞こえないレベルのものです。超音波検査は、体表面にあてた探触子(プローブ)から超音波を生体へ放射し、生体組織で反射されたエコーを探触子で再び受信し画像に変換する画像診断法です。
超音波検査は非侵襲的でリアルタイムで行える、ドップラーにより血流がわかるなどの利点があります。心臓、血管、肝臓、胆嚢、膵臓、脾臓、甲状腺、乳腺、泌尿器、婦人科領域などに用いられます。
検査の種類
- 心臓超音波検査
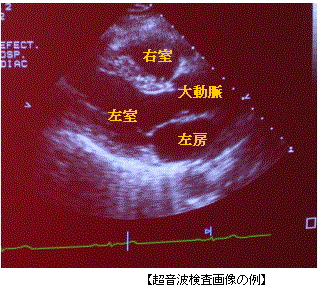 心臓の大きさ・形態・動き・弁の性状、血液の流れなどを調べます。心筋梗塞、弁膜症、心筋症、心肥大、心拡大、心膜液貯留、先天性心疾患(心室中隔欠損・心房中隔欠損など)などがわかります。検査の所要時間は15~30分程度です。
心臓の大きさ・形態・動き・弁の性状、血液の流れなどを調べます。心筋梗塞、弁膜症、心筋症、心肥大、心拡大、心膜液貯留、先天性心疾患(心室中隔欠損・心房中隔欠損など)などがわかります。検査の所要時間は15~30分程度です。
- 腹部超音波検査
肝臓・胆嚢・膵臓・腎臓・脾臓などの内臓や血管・リンパ節などの形態的状態を調べます。検査は空腹時に行い所要時間は15~30分程度です。検査中は、お腹を大きくふくらませるように呼吸協力をお願いしています。 - 頚部超音波検査
甲状腺やその他の唾液腺・リンパ節などの形態的状態を調べます。検査の所要時間は15~30分程度です。 - 頚動脈超音波検査
頚動脈(首にある太い血管)の動脈硬化の程度や狭窄・閉塞の有無を調べます。検査の所要時間は15~30分程度です。 - 血管超音波検査
下肢、上肢、腎動脈などの血管の状態を検査します。静脈や動脈に血栓などがないか、下肢動脈や腎臓の血管に細くなっているところがないかを調べます。検査の所要時間は30~60分程度です。。 - 乳腺超音波検査
乳房に腫瘤がないか、乳腺組織に構造の変化がないか、周囲のリンパ節が腫大していないかを調べます。検査の所要時間は15~30分程度です。
神経伝導速度
神経伝導検査は、末梢神経を刺激することにより導出される活動電位による障害部位の検出と神経機能の客観的な評価を目的としています。
運動神経伝導速度と感覚神経伝導速度に分けることができます。
上肢では正中神経、尺骨神経、下肢では脛骨神経、腓骨神経、腓腹神経の検査があります。顔面神経の検査もあります。
刺激は、人によっては痛く感じる場合もあります。
大脳誘発電位
外的刺激を与えると、生体はごく小さい誘発脳波を生じますが、その反応は非常に小さいため通常の脳波検査では記録できないことがほとんどです。しかし、刺激を複数回に渡って与え続け、その反応波を加算することで誘発脳波を記録することができます。刺激の方法や、どの部分を詳しく調べるかでいろいろな検査に分けられます。
主な検査は次の2種類です
- ABR(Auditory Brainstem Response:聴性脳幹反応)
耳からの音刺激により、聴覚神経系を興奮させ、他覚的聴力や脳幹の機能を見ます 。 - SEP(Somatosensory Evoked Potentials:体性感覚誘発電位)
腕や足に電気刺激を与えて感覚神経の病変を調べます。
自律神経機能検査
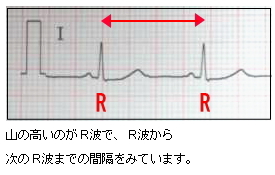 心電図 R 波の間隔の変動を調べます。検査は安静状態での測定を必要とするので15分間休んでいただいてから行います。自律神経がきちんとはたらいていると、深呼吸したときに脈拍が少し速くなったり遅くなったりします。
心電図 R 波の間隔の変動を調べます。検査は安静状態での測定を必要とするので15分間休んでいただいてから行います。自律神経がきちんとはたらいていると、深呼吸したときに脈拍が少し速くなったり遅くなったりします。
スポーツマンなどの副交感神経亢進状態では変動の度合いが大きくなり、糖尿病性神経障害やアルコール中毒などの末梢性および中枢性神経障害では変動の度合いが小さくなります。
終夜睡眠ポリグラフ検査
 睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)が疑われる方に行う検査です。
睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)が疑われる方に行う検査です。
検査は病院に一晩入院していただき、脳波(睡眠ステージをみます)や、血中酸素飽和度(呼吸停止がおこると酸素飽和度は低下します)などを調べます。
睡眠時無呼吸症候群では、日中に眠気をもよおしたり、朝起きたときに熟睡感が得られなかったりします。また、睡眠時にいびきがひどい方や、肥満の方に多くみられます。この疾患は生活習慣病(冠動脈疾患、脳卒中、糖尿病や高血圧など)のリスクファクターとなります。また、交通事故や労働災害の原因ともなります。
ABI/CAVI
 ABI(Ankle Brachial Index)/CAVI(Cardio Ankle Vascular Index)とは、動脈の閉塞状況と硬化状況をみる検査です。検査時間は15分程度です。
ABI(Ankle Brachial Index)/CAVI(Cardio Ankle Vascular Index)とは、動脈の閉塞状況と硬化状況をみる検査です。検査時間は15分程度です。
ABI検査は、両手・両足の血圧を同時に測定し、その圧の比により動脈の閉塞の有無を調べます。CAVIは、上腕から足首までの脈波が伝わる速さから、動脈硬化の度合いを調べます。
末梢血液ガス分析
呼吸運動は必要な酸素を体内に取り込み、二酸化炭素を排出するのが目的です。呼吸運動が正常かどうかは血液中の酸素・二酸化炭素を分析することにより調べることができます。血液中の酸素の低下や二酸化炭素の上昇がみられれば、換気運動かあるいは肺内のガス交換のいずれかの段階に障害があることが推測できます。
耳朶から少しだけ採血させていただきます。末梢血液中の酸素分圧や二酸化炭素分圧、pHを測定します。
新生児聴覚検査(AABR:自動聴性脳幹反応検査)
 赤ちゃんの耳の聞こえを生後早い段階で調べる検査です。当院では生後3~5日の新生児で、授乳後よく眠った状態で検査します。検査の所要時間は10分程度です。
赤ちゃんの耳の聞こえを生後早い段階で調べる検査です。当院では生後3~5日の新生児で、授乳後よく眠った状態で検査します。検査の所要時間は10分程度です。
この検査で聞こえていない可能性があると判定された場合は、より詳しい検査を進めていくことになります。
尿素呼気試験
体内(胃内)にピロリ菌がいるかどうかを調べる検査の一つで、検査薬(13C―尿素)を服用し、服用前後の呼気を集めて診断します。最低食後4時間の絶飲食状態で来院していただき、検査の所要時間は30分程度です。
血液検査
一般に血液検査といえば、(1)血球成分を検査する血液検査 と(2)出血・凝固系の検査 のことをいいます。
(1)血球成分の検査
血球検査では、各血球(赤血球・白血球・血小板)の数を測定(血算測定)し、かつ形態(血液像)を観察します。
貧血や白血病などの血液疾患の診断に欠かせない重要な検査です。
血算
| 赤血球数 (RBC) |
貧血・多血症など 赤血球造血に異常のある疾患の診断のための検査です。 |
|---|---|
| ヘモグロビン濃度 (HGB) |
貧血・多血症などの診断・経過観察をするための検査です。 |
| ヘマトクリット (HCT) |
血液全体に占める赤血球の比率(%)をあらわしたもので、貧血や多血症の診断・経過観察をするための検査です。 |
| 白血球数 (WBC) |
炎症性疾患の診断、経過観察のための検査です。また、白血病など血液疾患の診断にも重要です。 |
| 血小板数 | 出血傾向や血栓症の診断のための検査です。 |
| 網状赤血球数 | 幼若な赤血球であり、骨髄での赤血球の産生の指標になります。 |
末梢血液像
各血球の形態変化、白血球の分画異常、異常な細胞の出現の有無などを検査します。血液疾患や他の全身性疾患の診断に役立ちます。
【正常の細胞】
| 赤血球 | 直径が7~8μmぐらいの中央がへこんだ円盤状です。 酸素を運搬しています。 |
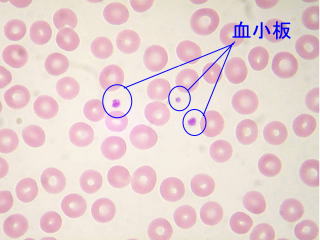 |
||
|---|---|---|---|---|
| 血小板 | 直径が2~4μmの小さな細胞です。 血管が傷つくと、そこに集合して血栓を形成して出血を止めます。 |
|||
| 白血球 | 好中球 | 細菌を貪食・殺菌する作用があり、感染の防御に重要な役割を果たします。 細菌性のカゼを引くと増え、ウイルス性のカゼの場合は減少します。 |
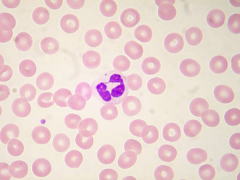 |
|
| リンパ球 | 免疫系の主役を演じ、進入してきた異物を直接攻撃したり、ミサイルのように異物を攻撃する抗体をつくります。 | 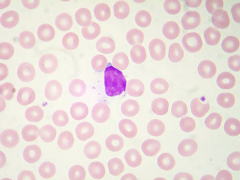 |
||
| 単球 | 活発な運動能や貪食能を示し、炎症系や免疫系において重要な役割をはたします。 | 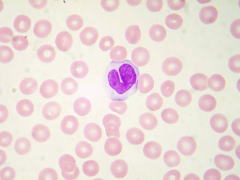 |
||
| 好酸球 | 赤く染まる顆粒のある白血球です。花粉症や気管支喘息などのアレルギー疾患や寄生虫症で増加します。 | 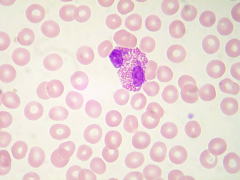 |
||
| 好塩基球 | 暗青紫色に染まる顆粒のある白血球です。慢性骨髄性白血病やアレルギー疾患で増加します。 | 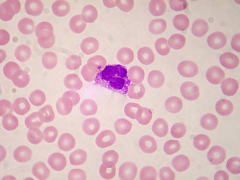 |
||
【特殊な細胞】
血液疾患では、正常ではまずみられない血球が発見されることがあります。
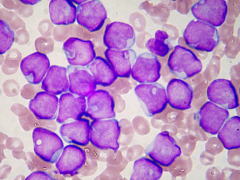
| 急性骨髄性白血病 | 慢性骨髄性白血病 |
|---|---|
 |
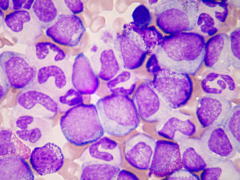 |
| 大型で核の大きい白血病細胞でいっぱいです。 | 白血球が非常に増加し、いろんな成熟段階の細胞がみられます。 |
(2)出血凝固系検査
血管が傷ついて血液が血管外に漏れ出る現象が出血です。出血がおこると、生体の防御反応として出血を阻止する機構が働きます。
【止血機構】
| (1)出血 | (2)一次止血 | (3)二次止血 | (4)修復 |
|---|---|---|---|
 |
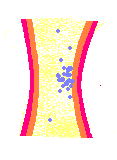 |
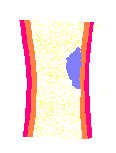 |
 |
| 血管収縮・血小板粘着凝集・放出(一次止血栓) 傷ついた血管に血小板が粘着し、互いに凝集して血栓をつくります。 |
凝固反応によるフィブリン形成(二次止血栓) フィブリンが血小板でできた血栓をがっちり固め、止血が完了します。 |
線溶系による血栓融解 血栓はプラスミンによって溶かされ、消失します。 |
この止血機構のどこかに異常があれば、出血すると止まりにくくなり、 また、たいした外傷でなくても出血してしまいます。
このような出血性素因の診断・原因解明のために、つぎのような検査をしています。
- 出血時間
- 血小板凝集能検査
- プロトロンビン時間(PT)
- 活性トロンボプラスチン時間(APTT)
- フィブリノーゲン(Fbg)
- フィブリノーゲン分解物(FDP)
- アンチトロンビンIII (ATIII)
- Dダイマー
- 可溶性フィブリンモノマー(SF)
生化学検査
生化学検査は、血液や尿の中に含まれているタンパク質、糖、電解質、酵素などの成分を測定する検査です。身体に異常がある場合(疾病時)には、血液中の種々の検査は通常の範囲をこえて増加したり減少したりします。そのため、これらの成分を測定する検査は、病気の存在を知ったり予知したりする上で大変重要です。
(血液の)生化学検査では主に血液の「血清」といわれる部分を用いて検査を行います。
では、血清とはどういうものなのでしょうか?
患者さんから採血した血液を放置しておくと、血液は自然に固まってきます。
さらに放置すると、赤血球や白血球などの血液成分は餅のように1つに固まります。(この固まりを、「血餅(けっぺい)」といいます。) その上に淡黄色の液体成分があり、 これを「血清(けっせい)」といいます。
採血 放置後の 血の固まる様子

実際の検査では、血清と血餅にわかれるまで何時間も待つことはできませんので、「凝固促進剤」と「分離剤」を入れた採血管を使い、迅速に血清成分の検査を行えるようにしてあります。
血清の色やにごり具合が、有用な情報をもたらしてくれることがあります。
 |
採血したばかりの血液です。 |
 |
正常な血清は透明で淡黄色をしています。 この淡黄色は、主に血清中に含まれる「ビリルビン」という成分によるものです。 (注) 血清と血餅の間にある白い層は、「分離剤」です。 |
 |
血清中に含まれるビリルビンの量が増えると、血清の黄色が濃くなります。 そうすると、皮膚や眼球結膜(白目の部分)が黄色になり、この状態のことを「黄疸」といいます。 |
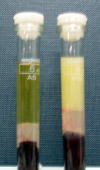 |
血清中に含まれるTG(中性脂肪)が増加すると、血清は白く濁った色になります。 TGは食後に上昇するので、空腹時に検査するのが望ましいです。 |
 |
様々な原因により、赤血球が壊れて血清が赤みを帯びることがあります。これを「溶血」といいます。 溶血してしまうと正確な検査の値が得られなくなってしまうので、再度の採血をお願いすることがあります。 |
それでは、生化学検査で測定している主な血清中の成分について簡単に説明します。
健康診断や病院などで耳にしたことのある あの項目には、いったいどんな意味があるのでしょうか?
★項目の横の数字は当院での基準値(成人での正常参考値)です。
1.肝機能検査
AST(GOT) 13~30 U/L
肝臓、心臓、骨格筋などに含まれる酵素で、急性肝炎や肝硬変などの肝障害のほかに、心筋梗塞などの心筋障害や骨格筋障害でも数値が上昇します。
ALT(GPT) 男性 10~42 女性 7~23 U/L
主に肝臓に含まれる酵素で、肝臓に障害があると肝細胞が壊れて血液中に流れ出るため、数値が上昇します。
LD(乳酸脱水素酵素) 124~222 U/L
心臓、肝臓、腎臓、骨格筋などに多く含まれる酵素で、急性肝炎などの肝疾患のほかに心筋梗塞、骨格筋障害、溶血性貧血、悪性腫瘍などでも数値が上昇します。
γ-GT(ガンマ・ジーティ) 男性 13~64 女性 9~32 U/L
肝臓、腎臓、膵臓などに含まれる酵素で、肝・胆道系の疾患で数値が上昇するほか、アルコールの過量摂取やアルコール性肝障害によっても上昇します。
ALP(アルカリホスファターゼ) 38~113 U/L
肝臓、胆管、骨、腸管などに含まれる酵素で、肝障害や胆道閉塞のほかに、骨疾患、甲状腺機能亢進症などでも数値が上昇します。
ビリルビン 0.4~1.5 mg/dL
肝・胆道系の疾患ではビリルビンの排泄障害が起こり、血液中のビリルビンが上昇します。血中のビリルビン値が高くなると、黄疸が起こります。
2.腎機能検査
UN(尿素窒素) 8~20mg/dL
タンパク質の代謝産物で、腎障害などによって腎臓の排泄機能が低下すると数値が上昇します。そのほか、高蛋白食や消化管出血、脱水などでも上昇します。
クレアチニン 男性 0.65~1.07 女性 0.46~0.79 mg/dL
老廃物の一種で、腎不全や糸球体腎炎などによって腎臓の排泄機能が低下すると数値が上昇します。
尿酸 男性 3.0~7.0 女性 2.5~6.0 mg/dL
プリン体の代謝産物で、食事からの摂取が多かったり、尿中の排泄機能が低下すると高尿酸血症(痛風)を引き起こします。
3.糖尿病検査
血糖値 73~109 mg/dL
血液中のグルコース(ブドウ糖)の濃度を測定する検査です。膵臓から出るインスリンの量や機能が低下すると数値が上昇します。
HbA1c(ヘモグロビン・エーワンシー) 4.9~6.0%
ブドウ糖が結合したHb(ヘモグロビン)です。高血糖を示す病態では数値が上昇します。糖尿病の治療において、血糖コントロールの指標の一つとして利用されます。
グリコアルブミン 11~16%
ブドウ糖が結合したアルブミンの割合を測定します。HbA1cよりも短期間の血糖コントロールの指標として利用されます。
インスリン
膵臓から分泌されるホルモンで、分泌されにくかったり、インスリンの効きが悪いと、血糖値が上昇しやすくなります。
C-ペプチド
インスリンと一緒に膵臓から作られるので、内因性のインスリン分泌量がわかります。
4.脂質検査
総コレステロール 150~219 mg/dL
コレステロールは脂質の一種であり、細胞膜の成分、胆汁酸やステロイドホルモンの材料として重要な成分です。血中のコレステロール濃度が高くなりすぎると、動脈硬化を促進させる一因になります。
HDLコレステロール 41~95 mg/dL
いわゆる善玉コレステロールで、血管の内側についた悪玉コレステロールを取り除き、動脈硬化を抑制します。
LDLコレステロール 70~139 mg/dL
いわゆる悪玉コレステロールで、血管の内側にこびりついて動脈硬化を促進します。
TG(中性脂肪)が400mg/dL未満の場合、
計算LDL-コレステロール=総コレステロール - HDLコレステロール - 中性脂肪/5を用います。
TG(中性脂肪)が400mg/dL以上の場合、
non-HDLコレステロール=総コレステロール - HDLコレステロールを参考とします。
TG(トリグリセライド/中性脂肪) 30~149 mg/dL
食事として摂取される脂肪の主成分となる脂質で、飲み過ぎ、食べ過ぎや糖尿病、甲状腺機能低下症などで数値が上昇します。
免疫血清検査
まずはじめに。免疫とは・・・
人の生活する環境には、ウイルス・細菌・カビ・寄生虫など病気を引き起こす様々な病原体が存在しています。
そのような環境下で生きていくための「身体を守る働き」を「免疫」といいます。
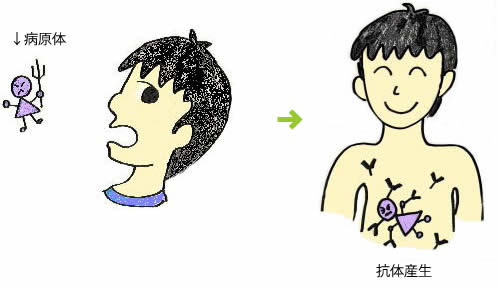
病原体がヒトに感染すると、生体を防御する反応として、その病原体(抗原)に特異的な「抗体」というタンパク質が体内でつくられています。
これがいわゆる「免疫がついた」という反応です。
予防接種もこの反応を利用しています。
ヒトの体は元来、自分の体の成分に対して抗体をつくらないものですが、何らかの原因により、自己の体成分に対し抗体をつくるようになると、免疫反応をおこして病気を引き起こすことがあります。
これを自己免疫性疾患といいます。

免疫血清検査では、主に上記に示したような免疫反応についての検査を行っています。
1.感染に関する検査
| 肝炎ウィルス検査 | HBs抗原 HBs抗体 HBe抗原 HBe抗体 |
B型肝炎ウィルス(HBV)の感染を調べます すべて陰性…HBVに感染していない HBs抗原陽性…現在HBVに感染している HBs抗体陽性…過去に感染があったあるいはワクチン接種を受けた HBe抗原陽性…血中にHBVが存在し感染力が強い HBe抗体陽性…感染力は弱い |
 |
|---|---|---|---|
| HCV抗体 | C型肝炎ウィルス(HCV)の感染を調べます 陰性…HCVに感染していない 陽性…現在HCVに感染しているまたは過去に感染があった (HCVが存在しなくても陽性を示すことがあります) |
||
| 梅毒検査 | RPR TP抗体 |
梅毒トレポネーマという病原体の感染を調べます RPR TP抗体 (-) (-)・・・・・感染していない (+) (+)・・・・・感染している (-) (+)・・・・・過去の感染または感染初期 (+) (-)・・・・・感染初期又は別の疾患 |
|
| HIV検査 | HIV感染を調べます。感染しても陽性にならないウインドウ期があります。 また、輸血前後に調べることによって、輸血製剤からの感染の有無がわかります。 |
||
| その他 | CRP | 細菌感染症などで数値が上昇し、治療効果の判定に役立ちます。 | |
| 赤血球沈降速度 | |||
2.自己抗体に関する検査
| RF(リウマチ因子)検査 | 慢性関節リウマチ患者に現れる自己抗体です 他の疾患でも陽性になることがあります |
|---|---|
| MMP-3 |
3.血清タンパク及び免疫グロブリン・補体に関する検査
| 免疫グロブリン | 血清タンパクの中でも抗体活性のあるグロブリンのことを免疫グロブリンといい、抗体そのものを測定する検査です | IgG…血清中に最も多く、胎盤通過性があり新生児の感染防御に重要な役割をはたしています IgA…唾液、涙、鼻汁、初乳、肺や腸管の分泌液中に含まれ、微生物に対する体表面防御の重要な役割をはたしています IgM…感染後最も早く出現し初期の感染の診断に重要です |
|---|---|---|
| 補体 | 補体の量や活性を測定します | C3・C4・CH50…抗原・抗体の結合物質により 活性化され、細菌やウィルスの破壊に役立ちます |
4.腫瘍マーカーの検査
| CEA | 大腸癌をはじめとする腺癌の診断・経過観察に使われます。 |
|---|---|
| CA19-9 | 各種消化器悪性腫瘍の診断・経過観察に使われます。 |
| AFP | 肝細胞癌の診断・経過観察に使われます。 |
| PIVKA2 | 肝細胞癌の診断・経過観察に使われます。 |
| PSA | 前立腺癌の診断・経過観察に使われます。 |
| SCC | 子宮頚癌、肺癌の診断・経過観察に使われます。 |
| CA125 | 卵巣癌の診断・経過観察に使われます。 |
| CA15-3 | 乳癌の診断・経過観察に使われます。 |
| シフラ | 肺癌の診断・経過観察に使われます。 |
| NSE | 肺癌の診断・経過観察に使われます。 |
| PRO-GRP | 肺癌の診断・経過観察に使われます。 |
| IL-2R | リンパ性腫瘍の診断・経過観察に使われます。 |
| KL-6 | 肺線維化マーカーです。間質性肺炎の診断・経過観察に使われます。 |
5.甲状腺機能の検査
| TSH | 甲状腺機能異常の診断と評価に使われます。 |
|---|---|
| F-T3 | 甲状腺機能亢進症の診断と評価に使われます。 |
| F-T4 | 甲状腺機能亢進症および低下症の診断と評価に使われます。 |
| サイログロブリン | 甲状腺で作られる蛋白で、甲状腺の炎症などを反映します。 |
| 抗Tg抗体 | サイログロブリンに対する自己抗体です。 |
| 抗TPO抗体 | 甲状腺の成分に対する自己抗体です。 |
6.婦人科ホルモンの検査
| エストラジオール | 卵巣機能の診断と評価に使われます。性周期によって変動します。 |
|---|---|
| βHCG | 異常妊娠の診断と経過観察に使われます。 |
7.心機能の検査
| BNP | 心不全の評価に役立ちます。 |
|---|---|
| 心筋トロポニンT | 急性心筋梗塞の診断に役立ちます。 |
8.血中薬物濃度
| 抗てんかん剤 | フェニトイン・カルバマゼピン・バルプロ酸を測定しています。 |
|---|---|
| 強心剤 | ジゴキシンを測定しています。 |
| 抗生物質製剤 | バンコマイシンを測定しています。 |
| 免疫抑制剤 | シクリスポリン・タクロリムスを測定しています。 |
輸血検査
「輸血」について
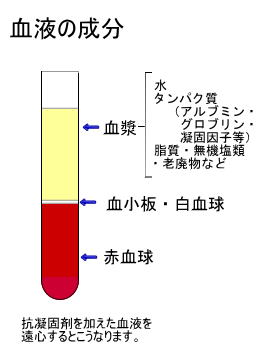
血液は、「血液細胞」と「血漿」からできています。血液細胞には、「赤血球」「血小板」「白血球」があります。
血漿とは血液の液体の部分のことで、ほとんど水分からできていますが、身体が正常に機能するための成分(アルブミン、グロブリン、血液凝固因子など)が含まれています。
輸血療法は、出血や疾患などにより赤血球、血小板、凝固因子成分の機能や量が低下したときに補充する治療法です(補充療法)。
赤血球の補充には赤血球製剤、血小板の補充には血小板製剤、凝固因子の補充には血漿製剤を使います。これらの製剤を「輸血用血液製剤」といいます。
輸血療法は症状を改善するための治療なので、病気そのものを直すわけではありません。
これまで、多くの人が輸血により救命されてきました。現在も、手術や治療などに輸血は広く行われています。しかし一方で、予測できない免疫反応・ウイルス等による感染症・善意の献血による限られた資源であることなど、輸血には様々な問題点もあり、医師は有効性と問題点の両方を考えて、輸血が必要かどうかを決定しています。
アルブミンやグロブリンなどの「血漿分画製剤」についても「輸血用血液製剤」と同様の問題点があり、平成15年に施行された法律で 「特定生物由来製品」と規定されました。「特定生物由来製品」を使用する場合、患者様に説明を行い同意を得ることが義務付けられ、使用の記録は病院内に20年間保管されます。
当院の「輸血」について
- 血液成分の不足の原因を調べて、可能であれば、薬など他の方法で治療を試みます。
- 手術の場合、「自己血」をお勧めすることがあります。(「自己血輸血説明書」)
- 必要な成分のみ輸血します。
- 原則として、患者さんと同じABO型とRh(D)型の血液を使用しますが、例外もあります。
緊急時のO型RhD陽性RBCの使用、造血幹細胞移植前後の場合、ABO型よりHLA型(白血球などの血液型)を優先する場合などです。
また、RhD陰性の製剤をRhD陽性の患者様に輸血する場合もありますが、医学的にはこの組み合わせは問題ありません。 - 輸血を行う前に、輸血同意書の記入をお願いしています。
- 「輸血療法実施のご報告と検査のお願い」・・・・輸血による万一の感染症の発生を早期に診断するために、輸血療法の終了後2~3ヶ月経過した時期に血液検査を受けていただくようお勧めしています。
輸血検査室でおこなっている検査について
「抗体」の存在のため、赤血球が集まって、かたまって しまうことを「凝集」といいます。
血液型をはじめとする輸血検査は、この「赤血球の凝集反応」を利用して検査しています。
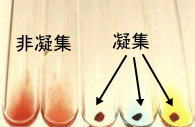
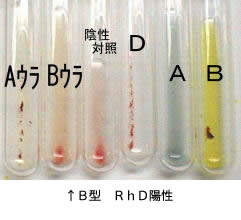
血液型(試験管法)の判定写真です( AB型 RhD陽性 )
(1)血液型検査

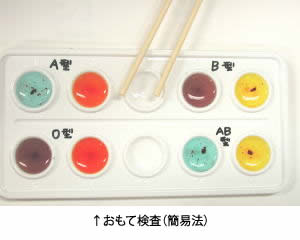
ABO式血液型
ヒトの赤血球を抗A血清や抗B血清とまぜると、普通、4つの型にわけられます。
| 抗A血清 | 凝集 | 非凝集 | 非凝集 | 凝集 |
|---|---|---|---|---|
| 抗B血清 | 非凝集 | 凝集 | 非凝集 | 凝集 |
| 型(オモテ) | A型 | B型 | O型 | AB型 |
このように、赤血球の側から検査する方法を、「ABO血液型のオモテ検査」といいます。
一方、血漿(血清)の側から検査する方法を 「ABO血液型のウラ検査」といいます。
| A血球 | 非凝集 | 凝集 | 凝集 | 非凝集 |
|---|---|---|---|---|
| B血球 | 凝集 | 非凝集 | 凝集 | 非凝集 |
| 型(ウラ) | A型 | B型 | O型 | AB型 |
「オモテ検査」と「ウラ検査」の結果が一致したときにABO血液型が判定できます。
さまざまな原因により、「オモテウラ不一致」になることがあり、追加の検査をして、血液型の判定や適合血の選択を行います。
日本人 のABO式血液型は おおよそ
A型:B型:O型:AB型=40%:20%:30%:10%です。
RhD式血液型
 赤血球にはABO式血液型の他にも、何百もの血液型抗原が発見されており、Rh(アール・エイチ)式・MN式・Lewis(ルイス)式などがよく知られています。
赤血球にはABO式血液型の他にも、何百もの血液型抗原が発見されており、Rh(アール・エイチ)式・MN式・Lewis(ルイス)式などがよく知られています。
その中でも、RhD抗原は抗原性が強く、D陰性の人にD陽性の赤血球を輸血するとかなりの確率で抗D抗体を産生し、次回以降の輸血に支障をきたします。
これを防ぐために、RhD陰性の人には、普通、RhD陰性の赤血球を輸血しなければなりません。
(検査方法)
赤血球を抗D血清と混ぜて、凝集の有無をみます。
RhD陰性は 日本人では、約200人に1人(0.5%)といわれています。
(2)不規則抗体検査(不規則抗体スクリーニング検査)
「ABO式血液型の抗体以外の赤血球の血液型抗原に対する抗体」のことを「不規則抗体」といいます。
(ABO式血液型で、A型の人は抗B抗体を、B型の人は抗A抗体を、O型の人は抗A抗体と抗B抗体を、「規則的に」保有しています。これらの抗体は「規則抗体」と呼ばれます。)
輸血前に不規則抗体の有無を確認します。
過去の輸血や妊娠のため不規則抗体を保有すると、
ABO式血液型とRhD式血液型を合わせただけの輸血用血液製剤では交差適合試験で不適合になってしまうことがあります。
その場合は、不規則抗体の種類を調べ、その抗体に反応しないような血液を選択しなければなりません。
(3)交差適合試験(クロスマッチ)
輸血する予定の製剤が患者さんに適合するか調べます。
(検査方法)
輸血用製剤の赤血球と患者さんの血漿を混合させ、凝集が起こらないことを確認します。
輸血用赤血球製剤には、「セグメント」といわれる検査用のチューブがついています。このチューブ内の血液を使って交差適合試験を行います。
(4)その他の検査
その他、下記のような検査を行っています。
直接クームス試験(直接抗グロブリン試験)
間接クームス試験(間接抗グロブリン試験)
抗A抗体価(IgM・IgG)
抗B抗体価(IgM・IgG)
RhD陰性の産婦さんがRhD陽性の赤ちゃんを出産した場合、抗D抗体を産生してしまい、次回の妊娠・出産に支障をきたすことがあります。
抗D抗体の産生を防止するために、RhD陰性の産婦さんには、出産72時間以内に「抗D人免疫グロブリン」製剤が投与されます。(場合によっては妊娠中につかう場合もあります)
病理検査
病理検査は、主に 疾病の良性・悪性の診断をするための検査です。
病理検査の流れ
患者さん→検体の採取→標本作製→顕微鏡により診断→診療科へ報告→患者さん
代表的な検査材料の採取法
| 材料 | 採取法 | ||
|---|---|---|---|
| 細胞診 | 喀痰(たん) | せきをして痰(たん)を出す | |
| 尿 | 自然尿 | ||
| 乳腺 | 注射針で吸引(医師) | ||
| 術中迅速 | 手術中に採取 | ||
| 生検 (採取は各科の医師) |
胃 | 内視鏡(胃カメラ) | |
| 大腸 | 内視鏡 | ||
| 婦人科 | パンチ生検 | ||
| 乳腺 | 生検針による穿刺(せんし) | ||
| 皮膚 | メスによる切開 | ||
| 手術材料 | 手術による摘出 | ||
標本作製について
簡単にまとめてみました。
手術材料→ 固定(ホルマリン)→切り出し→包埋(ほうまい)→薄切(はくせつ)→染色(せんしょく)→鏡検
 切り出し |
 薄切 (2~5μm) |
 染色 (HE染色) |
 標本完成 |
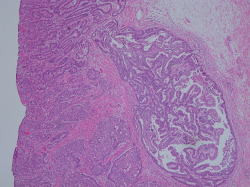
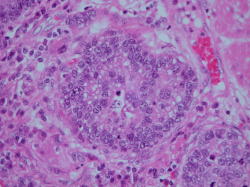
顕微鏡写真
胃癌
細胞診材料→塗抹(とまつ)→固定(95%アルコール)→染色(せんしょく)→鏡検
 喀痰 |
 塗抹 |
 標本完成 |
 鏡検 |
顕微鏡写真
扁平上皮癌細胞
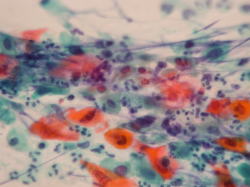
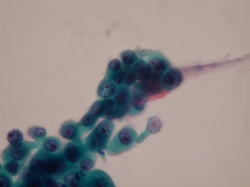
腺癌細胞
微生物検査
微生物検査室では
病気をひきおこす微生物(病原微生物)には原虫・真菌・細菌・ウイルスなどがありますが、微生物検査室では、その中で特に「細菌」および「真菌」を中心に検査しています。
提出された検査材料(喀痰・咽頭粘液・血液・便・膿など)を、寒天培地に塗り、ふ卵器で培養し、細菌を発育させます。
さらに菌名を明らかにして、どの薬が治療に有効かを調べます。
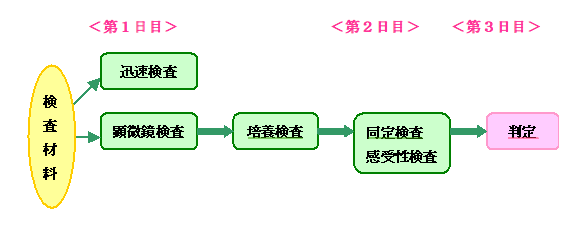
当院で行っている検査
当院では下記の検査を行っています。
| 迅速検査 | ロタ/アデノウイルス、ノロウイルス、C.difficileの毒素と菌体抗原、 尿中肺炎球菌莢膜抗原 尿中レジオネラ抗原 |
|---|---|
| 顕微鏡検査 | 材料をスライドグラスに塗りつけて染色液で染め分け、細菌の有無を確認します。(一般細菌はグラム染色法 抗酸菌は螢光法) |
| 培養検査 | 寒天を使った培地に材料を塗って細菌を発育させます。 |
| 同定検査 | 発育した細菌の菌名を明らかにし、病気を起こす菌か確認します。 |
| 感受性検査 | 感染症を起こしていると考えられる細菌について、どの抗生物質が有効かを調べます。 |
| 結核菌検査 | 塗抹検査、培養検査、感受性検査を行っています。 |
細菌検査にかかる日数は通常3~4日くらいです。
(但し、特殊菌は10日~2週間位、結核菌に関しては1~2ヶ月くらい日数を要します。)
よく知られている(主な)食中毒菌
 |
黄色ブドウ球菌 この菌が食品中で産生するエンテロトキシンという毒素によって食中毒がひきおこされます。手指を介しての食品汚染が多く見られます。 |
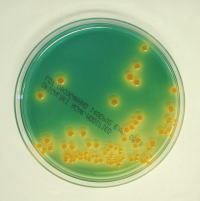 |
腸管出血性大腸菌(O-157、O-26、O-111 など) この菌が腸管内で産生するVero毒素が血管内皮に障害を与えるため、出血性の下痢が認められ、重症化をまねくことがあります。 |
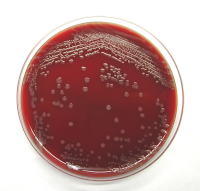 |
キャンピロバクター 汚染された鶏肉、殺菌不十分な牛乳などがおもに原因食です。 |
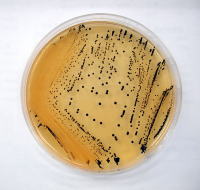 |
サルモネラ菌 卵・乳加工品・汚染された食肉などがおもな原因食です。 |
忘れていませんか?結核
・・・・昔の病気ではありません!!
風邪によく似た症状のため、発見が遅れがちです。
咳が続き体調がおかしい時、集団感染を防ぐためにも、早期に受診して、検査しましょう。
一般検査

一般検査室では、一般的な尿の成分の有無(尿定性)を調べたり、尿の沈殿物を顕微鏡で観察する(尿沈渣/にょうちんさ)検査をおこなっています。
また、穿刺液などの検査もおこなっています。
1)尿検査
体の状態がよくわかります。
正常な尿では、蛋白や糖はほとんど見られません。
尿を調べると、腎臓・膀胱・肝臓の病気まで見つけることができます。
さらには、尿中の細胞成分を調べることで、腎炎・膀胱炎の情報が得られ、時には悪性腫瘍の情報が得られることもあります。
2)髄液・穿刺液(胸水・腹水など)の検査
性質を調べることで、炎症・出血状態などの病態が分かります。
代表的な検査である尿検査を詳しく見てみましょう!!
写真は検査前の尿です。
その日の体調、尿量によっても色・性質などがずいぶん違ってきます。

尿に蛋白がたくさんまじっているとこのように色が変化します。
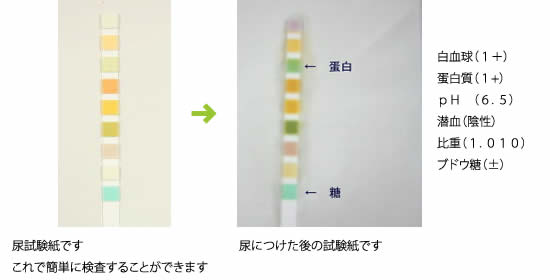
尿沈渣(にょうちんさ)像

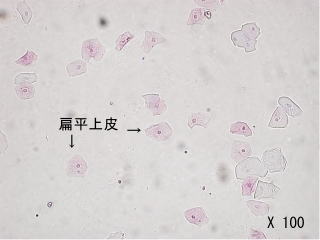 正常な尿
正常な尿尿の中身も様々なのです。顕微鏡で見た時の写真です。
扁平上皮(へんぺいじょうひ)が見られ、背景はきれいです
少数の白血球や赤血球が見られることもあります。
尿路感染(にょうろかんせん)がある時の尿
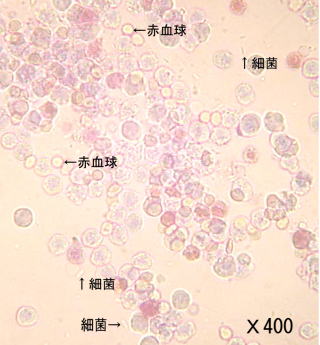
拡大にしたときの写真です。
尿路感染(にょうろかんせん)がある時は細菌とともに数多くの白血球が見られます。
透明で丸いのは「赤血球」です。この写真ではごく小さく棒状にみえるのものが「細菌」です。
うすく紫色にみえるたくさんの細胞が「白血球」です。
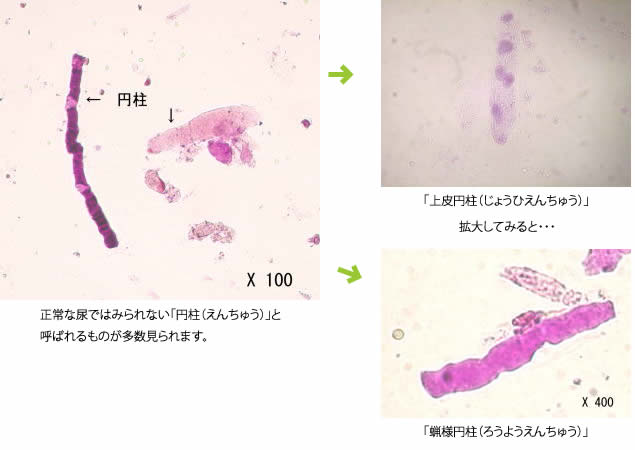
腎臓の機能が低下し、尿に蛋白が認められる時の尿
正常な尿ではみられない「円柱(えんちゅう)」と呼ばれるものが多数見られます。