心臓血管外科
はじめに
当科は1970年(昭和45年)に富山県で最初の心臓血管外科として開設され、その後50年以上に渡り県の中核病院として、時代の要請に応じて機能を拡充させながら今日に至っています。現在6名のスタッフで診療を担当しております。
診療内容は主に心臓や血管の手術です。対象は新生児から高齢者まで、虚血性心疾患(狭心症や心筋梗塞など)、弁膜症(心臓内の弁と呼ばれる構造物の異常)、大動脈や血管の疾患(動脈瘤や血管閉塞など)、重症心不全(機械的な補助が必要な程心臓の機能が低下した状態)など、あらゆる分野の心臓血管手術に対応しております。
また、当院は富山県の3次救急病院に指定されており、県内唯一のドクターヘリ基地病院でもあることから、心臓や大血管疾患の緊急手術を数多く引き受けており、急性大動脈解離や大動脈瘤破裂、急性心筋梗塞などの緊急性の高い疾患にも迅速に対応できる体制を整えております。
近年当科では虚血性心疾患や弁膜症に対する小開胸心臓手術(MICS)、大動脈疾患に対する、ステントグラフト手術、経カテーテル的大動脈弁植え込み術(TAVI)など、低侵襲な最先端医療の導入、推進にも力を注いでおります。2016年(平成28年)に当院では透視装置付き手術室(ハイブリッド手術室)や手術支援ロボット(ダヴィンチ)を備えた先端医療棟が竣工し、これらの治療の益々の発展が期待されています。
以下に当科における直近5年間の疾患別手術件数をお示しします。「弁膜症」には通常の弁置換や弁形成術に加えて、MICS手術や冠動脈バイパス術を併施した症例を含みます。「虚血性心疾患」にはオンポンプ及びオフポンプ冠動脈バイパス術に加えて、急性心筋梗塞による心室中隔穿孔に対する手術を含みます。「胸部大動脈疾患」には通常の人工血管置換術に加えて、急性大動脈解離に対する緊急手術、胸腹部大動脈手術、大動脈基部置換術を含みます。「その他末梢血管手術」には下肢動脈バイパス術や透析治療用内シャント手術に加えて、経皮的血管形成術(PTA/EVT)を含みますが、下肢静脈瘤につきましては当科では対応しておりません。
| 2023 | 2022 | 2021 | 2020 | 2019 | |
|---|---|---|---|---|---|
| 先天性心疾患 | 3 | 1 | 3 | 4 | 34 |
| 弁膜症
弁置換術または形成術
TAVI手術
|
35 35 |
28 35 |
37 36 |
31 26 |
33 15 |
| 虚血性心疾患 | 29 | 34 | 34 | 17 | 41 |
| 胸部大動脈疾患
人工血管置換術
ステントグラフト内挿術
|
41 27 |
39 18 |
36 17 |
35 15 |
38 25 |
| その他の心臓手術 | 3 | 7 | 9 | 3 | 2 |
| 小 計 | 173 | 162 | 172 | 131 | 188 |
| 腹部大動脈疾患
人工血管置換術
ステントグラフト内挿術
|
4 43 |
4 45 |
3 40 |
5 26 |
5 45 |
| その他の末梢血管手術 | 137 | 164 | 142 | 102 | 167 |
| 総計 | 357 | 375 | 357 | 264 | 405 |
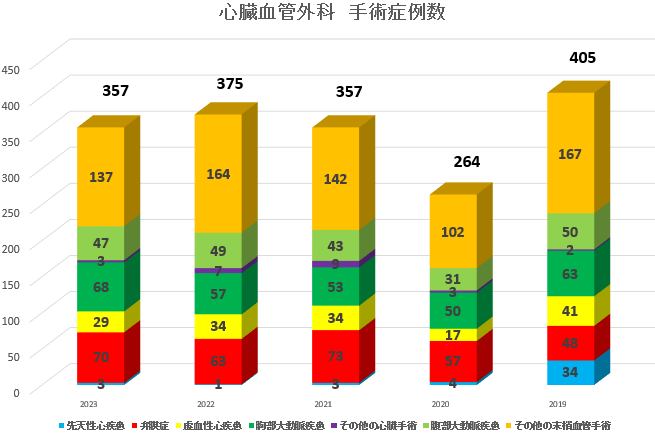
2019年から2020年は新型コロナウイルス感染症の影響もあり手術件数は減少傾向でしたが、現在当科では感染対策を徹底したうえで緊急手術を含めまして通常通りの診療体制を維持しております。必要であれば事前にPCR検査を受けていただくことも可能です。詳細は当院心臓血管外科外来までお問い合わせください。
診療担当表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| 午前1診 | 上田 | 外川 | 上田 | 上田 | 大高 |
| 午前2診 | 大高 | 小尾 | 関 | 関 | 外川 |
手術日…月、火、水、木
医師紹介
| 医師名・職位 | 専門分野 | 資格 | |
|---|---|---|---|

|
部長 上田 哲之 (うえだ てつゆき) |
虚血性心疾患手術 弁膜症手術 大血管手術 |
日本胸部外科学会認定医 日本外科学会認定医・専門医 心臓血管外科専門医・修練指導者 日本循環器学会専門医 日本循環器学会北陸支部評議員 日本集中治療医学会専門医 |

|
部長 関 功二 (せき こうじ) |
血管外科 |
日本外科学会専門医 心臓血管外科専門医・修練指導者 日本血管学会認定血管内治療医 腹部ステントグラフト指導医 浅大腿動脈ステントグラフト実施医 下肢静脈瘤に対する血管内焼灼術指導医 |

|
部長 大高 慎吾 (おおたか しんご) |
心臓血管外科全般 | 日本外科学会専門医 |

|
部長 外川 正海 (そとかわ まさみ) |
心臓血管外科全般 ステントグラフト手術 TAVI手術 |
日本外科学会専門医・指導医 心臓血管外科専門医・修練指導者 日本循環器学会専門医 日本血管外科学会認定血管内治療医 胸部ステントグラフト実施医・指導医 腹部ステントグラフト実施医・指導医 浅大腿動脈ステントグラフト実施医 TAVI実施医・指導医 |
|
医長 小尾 勇人 (おび はやと) |
|||
|
副医長 中垣 彰太 (なかがき しょうた) |
心臓血管外科全般 | ||
治療について
1.虚血性心疾患
心拍動下冠動脈バイパス術(OPCAB)を基本術式とし、緊急症例、心機能低下例を除き、OPCABで行っています。以下、症例をご紹介します。
70代、男性。肺気腫、高血圧症にて、近医に通院されていましたが、胸部絞扼感が出現し、冠動脈造影検査が行われ、右冠動脈#3:75%、左冠動脈前下行枝#5-6:90%、回旋枝#11:90%と高度3枝病変を指摘されました。手術適応と診断され、当科に紹介いただきました。
左右内胸動脈と、内視鏡下に採取した静脈グラフトを用いて、心拍動下に計3本の冠動脈バイパス術を行いました。術後冠動脈造影にて、バイパスの開存を確認し、20日の入院の後、軽快退院されました。
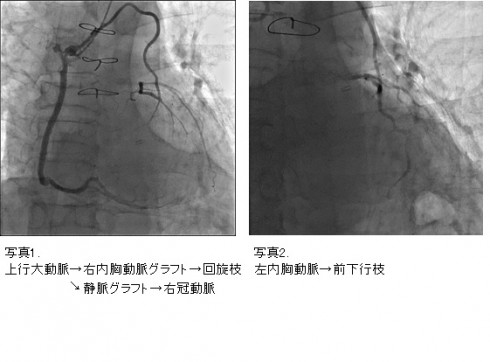
内視鏡下に大伏在静脈採取を行っており、創は胸部正中創以外、目立ったものはありません。
このようにバイパスの材料(グラフト)としては、長期開存性に優れた、動脈グラフトを積極的に用いながら、静脈グラフトを用いる際にも、低侵襲、小さい創を心がけています。
また、待機的手術の症例では、自己血貯血を行い、他家血輸血を回避するよう努めています。
2.弁膜症
僧帽弁閉鎖不全に対する僧帽弁形成術の成績は安定してきました。一方、以前から、早期社会復帰を目指し、心房中隔欠損・左房粘液腫で右小開胸下手術(MICS)を行っていましたが、僧帽弁形成術においても、内視鏡補助下のMICSを導入しました。
以下、症例をご紹介します。
80歳、女性。ご高齢ですが、趣味のフラダンスを機会あるごとに楽しんでおられました。心不全のため入院となり、心雑音を指摘され、精査の結果、高度の僧帽弁閉鎖不全を指摘されました。心臓カテーテル検査を行ったところ、左室造影にて、Ⅳ/Ⅳ(sellers分類)の重篤な僧帽弁閉鎖不全症が認められました。発作性心房細動もありました。
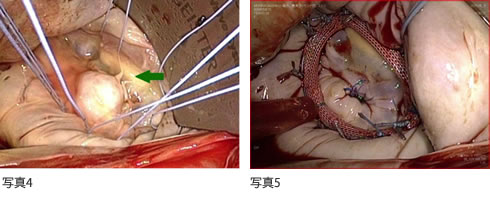
手術適応と診断され、当科に紹介されました。手術は約10cmの皮膚切開、右小開胸・胸腔鏡補助下に行いました。僧帽弁は、後尖の腱索が断裂し、後尖中央がおおきく逸脱している(写真4)所見を認めたため、腱索の断裂した後尖の一部を切除、縫合し、人工弁輪(写真5)を用い、僧帽弁形成術を行いました。発作性心房細動もあり、肺静脈隔離術も行いました。
人工心肺離脱後の心エコー検査でも僧帽弁逆流の消失を認め、10日間の入院の後、軽快退院されました。現在、ワ―ファリン、利尿剤は服用せず、フラドレスを着て、フラダンスも楽しんでおられます。
僧帽弁形成術は、術後QOLの向上が期待できることより、心不全症状が軽微であっても、中等度以上の逆流や不整脈(心房細動)の出現を認める場合は早期手術の適応とされています。その際にMICSで手術を行うことは、早期回復が見込まれ、より意義が大きいです。
3.大動脈疾患
大動脈瘤は、真性大動脈瘤と解離性大動脈瘤(急性大動脈解離)の二つに大別されます。
真性大動脈瘤は、高血圧や動脈硬化などを下地として大動脈が太くなったものです。太くなると壁は薄くなって弱さを増し、短時間に太くなっていきます。放置していると最後には破裂して大出血します。この病気の恐ろしい特徴として、基本的には破裂するまで症状がありません。急速に大きくなるときには痛みを感じる人もいますが、破裂してはじめてわかる人もいます。胸部大動脈瘤の場合、左反回神経圧迫による、嗄声(声がかすれる)を認めることがあります。
一般的に瘤の大きさが胸部60mm、腹部45-50mmを越えると破裂する可能性が高くなるため手術適応とされています。現在のところ一旦太くなった大動脈はお薬をのんでも小さくはなりません。破裂する前に手術をする必要があります。
急性大動脈解離とは、動脈硬化などのために動脈の内膜に亀裂ができて(動脈の壁は内膜、中膜、外膜の3重の層でできています)、中膜の層で内膜と外膜の間に隙間ができてしまうものです。
急性大動脈解離の症状は、突然の激しい胸痛、背部痛です。大動脈の拡張により、大動脈弁閉鎖不全症、瘤形成、瘤圧迫症状(嗄声、嚥下障害)が出現します。破裂により心タンポナーデ(心臓の入った袋の中に出血し、心臓が動けなくなる状態)、血胸などを起こします。血流障害としては、心筋梗塞、脳梗塞、腸管虚血、腎不全、上下肢虚血、脊髄虚血(対麻痺)などがおこります。
急性大動脈解離は解離の部位から、A型、B型(Stanford分類)に分けられます。突然発症し、特にA型は、内科的治療のみでは、発症後48時間以内に50%、1週間以内に70%、2週間以内に80%の高率で死亡するといわれています。
A型:上行大動脈に解離があるもの
A型解離は、急死にいたる合併症(心嚢内への破裂・出血、心筋梗塞、大動脈弁閉鎖不全症、心不全など)を生じやすく、速やかな外科的治療が必要になります。緊急手術までの間に、破裂により突然死することもあり、予断を許さない状態が続きます。
B型:上行大動脈に解離がないもの
B型解離は破裂、臓器障害などの合併症がない限り、降圧・安静療法にて経過観察しますが、急性期を乗り切ることができても、解離性「大動脈瘤」となり、真性大動脈瘤と同様、破裂する恐れがあり、経過観察が必要です。最近は後述するステントグラフト内挿術を早期に行うこともります。
大動脈瘤に対する治療は人工血管置換術が確実な治療法ですが、侵襲は大きいものとなります。大動脈疾患においても、低侵襲化の流れは著しく、特にステントグラフト治療の進歩は目覚ましいです。ステントグラフト治療により、以前は亡くなっていたであろう患者さんが救命でき、1ヵ月入院コースだった患者さんが、1週間ほどの入院で元気に退院していかれます。当院でも症例数が激増しています(表1)。
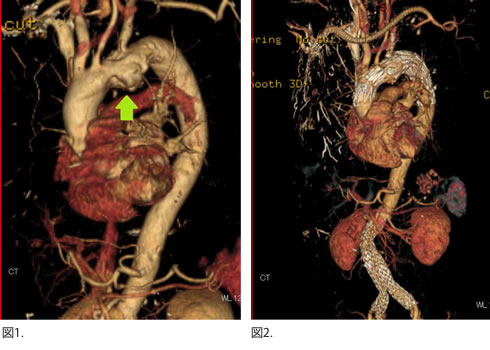
弓部の胸部大動脈瘤(図1.)に対する両側鎖骨下動脈バイパスとNajutaステントグラフト(図2.)。腹部大動脈瘤にもステントグラフト内挿術が行われている。
ステントグラフト治療については、下記バナーをクリックしてください。ステントグラフト内挿術
 Stanford A型急性大動脈解離に対する標準術式の一つ、弓部大動脈人工血管置換術を施行した症例を紹介します。
Stanford A型急性大動脈解離に対する標準術式の一つ、弓部大動脈人工血管置換術を施行した症例を紹介します。
症例は64歳の女性です。胸背部痛を訴え意識朦朧としているところを発見され当院へ救急搬送されました。
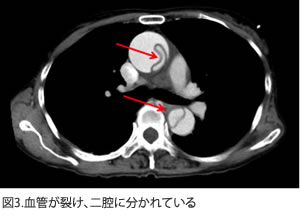
ショック状態で、CT検査(図1)でA型急性大動脈解離と診断され、緊急で弓部大動脈人工血管置換術を行い、さらに大動脈末梢側にステントグラフトを挿入し、弓部人工血管と吻合しています。術後3日目に人工呼吸器を外すことが可能となりました。術後のCT検査(図3)では、大きな問題を認めず、入院期間は1ヶ月半で、大きな合併症を起こすことなく自宅退院となりました。
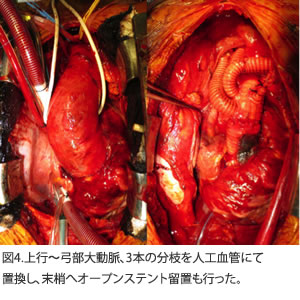
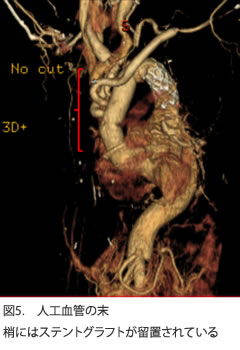
以上、 A型急性大動脈解離に対する弓部大動脈人工血管置換術を紹介させて頂きました。近年は患者様にとって身体的負担が少ないステントグラフト内挿術が登場し、当院でも症例数が増えていますが、A型の急性大動脈解離に対する手術は現在も人工血管置換術が標準術式となっています。
いずれの手術にも年齢制限はありませんが、術後合併症などにより長期療養が必要となることもあり、手術を行なう場合、御家族の御理解と地域の医療機関との連携が不可欠です。
4.経カテーテル的大動脈弁植え込み術(TAVI)
この度、当院でも経カテーテル的大動脈弁植え込み術 (Transcatheter Aortic Valve Implantation: TAVI) の導入を予定しております(2018年夏頃)。TAVIは重症大動脈弁狭窄症に対する新たな治療法で、御年齢や持病により従来の外科的人工弁置換術(Surgical Aortic Valve Replacement: SAVR)は困難であると判断された患者さんでも治療が可能な、胸を開くことなく大動脈弁を治療する新しい低侵襲治療法として研究、開発されました。
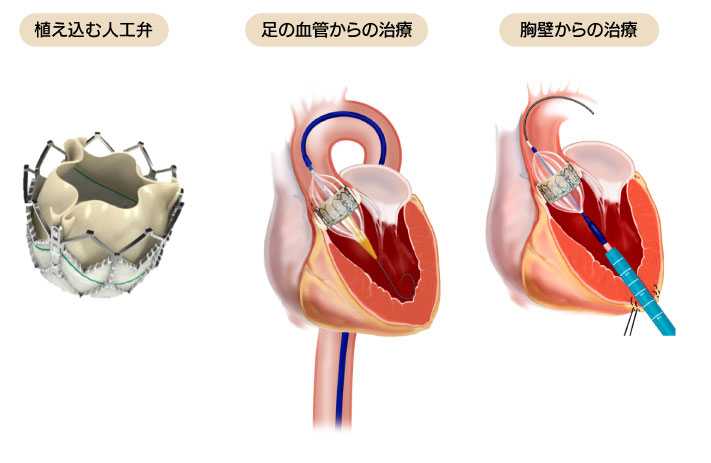
TAVIの詳細につきましては、下記バナーをクリックしてください。その他、御不明な点につきましては当院循環器内科または心臓血管外科外来まで御相談ください。当院ハートチーム(循環器内科と心臓血管外科を中心とした他業種参加型の循環器診療チーム)にて対応させていただきます。
おわりに
良質な高度専門的な治療を提供することこそが、「富山の心臓・大血管を守る」ための当科の重要な役割と考えています。我々心臓血管外科スタッフも常に新しい知識の習得、技術の向上を心がけています。
患者さんにおかれましては、地域の病院の医師の紹介状を持参していただくことにより、検査の重複が避けられ、手術前の準備も円滑に行うことができ、手術後の治療継続、経過観察もスムーズに連携をとることができます。当科に受診希望の患者さんは、まずその地域の先生に御相談ください。



