消化器内科
概要

診療の基本姿勢としては、入院中心型医療と考えており、外来診療においては、がんの外来化学療法も含め可能な限りかかりつけ医をもってもらうよう指導しています。また、がんや肝疾患の都道府県診療連携拠点病院として、診療ガイドラインに準拠しつつも、個々の患者さんに応じたテイラーメイド医療にも配慮しています。診療内容は多岐に亘っており、消化管から肝胆膵まで幅広い領域において高度専門的な診断・治療を実施しています。
 消化管領域に関しては、内視鏡診断・治療に重点を置いています。内視鏡診断では、拡大内視鏡、特殊光内視鏡(NBI検査)による癌の精密診断を行なっています。また、ダブルバルーン小腸内視鏡ならびにカプセル内視鏡を取り入れ全消化管の観察が 可能となっています。内視鏡検査では、食道、胃、大腸の早期癌に対する内視鏡的粘膜下層剥離術(ESD)は計2000例を越え、今後も症例数の増加が予想されています。
消化管領域に関しては、内視鏡診断・治療に重点を置いています。内視鏡診断では、拡大内視鏡、特殊光内視鏡(NBI検査)による癌の精密診断を行なっています。また、ダブルバルーン小腸内視鏡ならびにカプセル内視鏡を取り入れ全消化管の観察が 可能となっています。内視鏡検査では、食道、胃、大腸の早期癌に対する内視鏡的粘膜下層剥離術(ESD)は計2000例を越え、今後も症例数の増加が予想されています。
肝臓病領域に関しては、C型肝炎に対するインターフェロンフリー治療は計200例を超える導入症例数であり、肝細胞癌や転移性肝癌 に対するラジオ波焼灼術は年間約20例前後、肝動脈塞栓術は年間約130例などとなっています。局所療法での治療困難な肝細胞癌には最新の化学療法(がん免疫療法を含む)を行っています。
胆膵疾患領域では、超音波内視鏡下穿刺細胞診(EUS-FNA)を積極的に施行し従来組織診断が困難であった膵癌、胆管癌、胆嚢癌などの治療前診断に役立てています。また、ERCPや総胆管結石除去術や悪性胆道狭窄へのステント挿入術なども積極的に行なっています。
消化器癌の化学療法は、EBMに基づくガイドラインに準拠し当科のアルゴリズムにより選択し施行しています。がん薬物療法専門医を中心に2008年度から通院治療室で外来化学療法を行なっています。
この他、患者さんやご家族に病気に対する正確な知識と理解を得る目的に肝臓病や炎症性腸疾患教室をそれぞれ年4回、年2回定期的に開催しております。
診療担当表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| 初診 | ○ | ○ | ○ | ○ | ○ |
| 再診10 | 矢野 | 在原 | 松田(耕) | 松田(耕) | 矢野 |
| 再診11 | 松田(充) | 酒井 | 松田(充) | 酒井 | 在原 |
| 再診12 | 岩田/釜田 | ||||
| 再診13 | 河上/宮本 |
/は、前半の医師が第1、3、5週、後半の医師が第2、4週
医師紹介
| 医師名・職位 | 専門分野 | 資格 | |
|---|---|---|---|

|
副院長・部長 酒井 明人 (さかい あきと) |
消化器病 肝臓病 消化器内視鏡 ウィルス性肝炎 |
日本消化器病学会消化器病専門医・指導医・北陸支部評議員 日本肝臓学会専門医・西部会評議員 日本消化器内視鏡学会専門医・指導医 日本内科学会総合内科専門医・指導医・認定内科医・北陸支部評議員 日本カプセル内視鏡学会指導医 医学博士 |

|
部長 松田 充 (まつだ みつる) |
消化器病 消化器内視鏡 消化器癌に対する内視鏡治療 |
医学博士 日本内科学会認定内科医・指導医 日本消化器病学会専門医・指導医・北陸支部評議員・本部評議員 日本消化器内視鏡学会専門医・指導医・北陸支部評議員・社団評議員 |

|
部長 小川 浩平 (おがわ こうへい) |
消化器癌に対する薬物療法 消化器病 腫瘍内科 |
日本臨床腫瘍学会がん薬物療法専門医・指導医 日本内科学会認定内科医・総合内科専門医 日本消化器病学会専門医・北陸支部評議員 日本消化器内視鏡学会専門医・指導医 日本消化管学会専門医 医学博士 |

|
部長 松田 耕一郎 (まつだ こういちろう) |
消化器内視鏡 消化器病 胆膵疾患 炎症性腸疾患 |
日本内科学会認定内科医・指導医 日本消化器病学会専門医 日本消化器内視鏡学会認定専門医・指導医・北陸支部評議員・学会評議員 日本肝臓学会専門医 |

|
部長 在原 文教 (ありはら ふみたか) |
消化器内科一般 |
日本内科学会認定内科医 日本消化器内視鏡学会専門医・北陸支部評議員 医学博士 |
|
部長 矢野 正明 (やの まさあき) |
|||
|
医師 河上 裕太郎 (かわかみ ゆうたろう) |
|||
|
医員 釜田 誠也 (かまた せいや) |
|||
|
医師 宮本 悠輔 (みやもと ゆうすけ) |
|||
|
医師 岩田 笙子 (いわた しょうこ) |
|||
治療について
胃がんに対する内視鏡治療
我が国において、胃がんは年間約13万人が新規に診断され、年間約5万人が死亡する罹患数第1位、死亡数第2位のがんです。しかしながら、がん検診の普及や内視鏡機器の発達により、現在では約50%が早期がんの段階で発見されるようになりました。早期胃がんの治療法には、手術と内視鏡的切除がありますが、がんの深さが浅くリンパ節転移のない段階であれば内視鏡を用いて病変部をきちんと切除さえすれば治癒が見込めます。リンパ節転移の有無については、治療前に確実に分かる検査法がないため、胃がんの組織型(顕微鏡検査で見たがんのタイプ)、大きさ、深達度(がんの深さ)、潰瘍の有無などから総合的に予想します。
内視鏡的切除の方法には、EMR(内視鏡的粘膜切除術)とESD(内視鏡的粘膜下層剥離術)があります。EMRは胃の粘膜病変を挙上して鋼線のスネアをかけ、高周波により切除する方法です。これは以前からある簡便な方法ですが、2cm以下の小さな病変でも1回の切除で取り切れない場合があり、取り残しによる治療後の再発を10〜20%に認めていました。一方、ESDは高周波ナイフを用いて病変周囲の粘膜を切開し、病変直下の粘膜下層を直接剥離して切除する方法で、 2006年に医療保険の適応として認可された比較的新しい方法です(図1〜図10)。EMRに比べると高度な技術を必要としますが、2cm以上の大きな病変やEMRでは取りにくい場所であっても1回の切除で完全な切除ができるため、治療後の再発はほとんどありません。内視鏡的切除に伴う偶発症としては、治療中の出血や穿孔(胃に穴が開くこと)、切除後に形成される潰瘍からの出血などがあり、EMRよりもESDで頻度が高いとされています。
当院では2003年からESDを導入し、現在は4〜5日間の入院で治療を行っています。これまでに2000件以上のの治療経験がありますので、早期胃がんと診断された患者さまはお気軽にご相談ください。
FIGURE LEGENDS
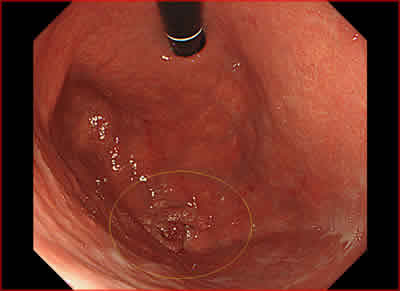 図1.胃底部に発生した隆起型の早期胃がん(黄色線で囲んだ部分)
図1.胃底部に発生した隆起型の早期胃がん(黄色線で囲んだ部分)
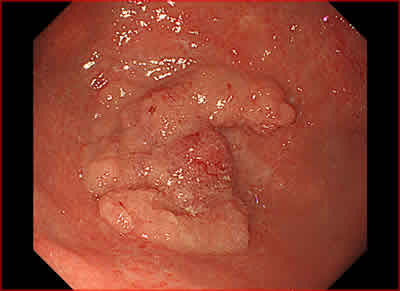 図2.病変部の近接像
図2.病変部の近接像
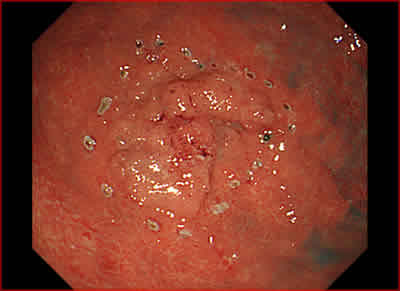 図3.病変の周囲を高周波でマーキング
図3.病変の周囲を高周波でマーキング
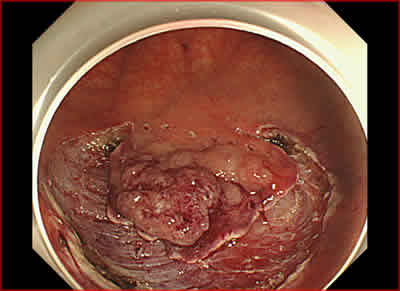 図4.高周波ナイフを用いて周囲粘膜を切開,粘膜下層を剥離
図4.高周波ナイフを用いて周囲粘膜を切開,粘膜下層を剥離
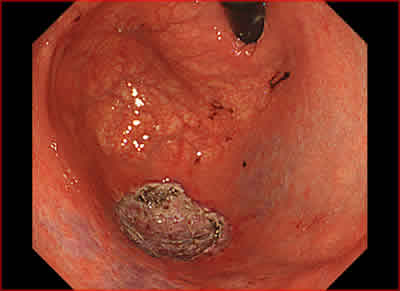 図5.切除後潰瘍
図5.切除後潰瘍
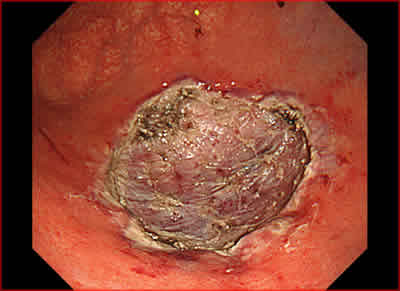 図6.切除後潰瘍の近接像
図6.切除後潰瘍の近接像
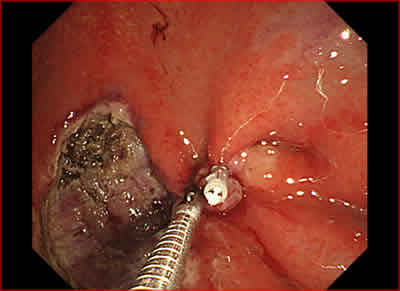 図7.クリップ装置を用いて切除後潰瘍を縫縮
図7.クリップ装置を用いて切除後潰瘍を縫縮
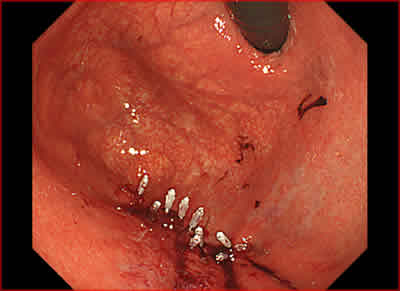 図8.縫縮後
図8.縫縮後
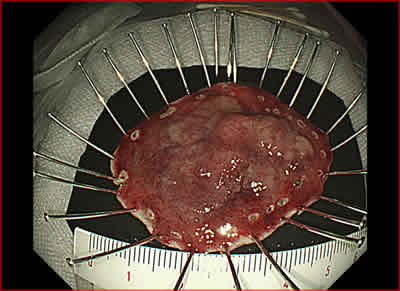 図9.切除標本
図9.切除標本
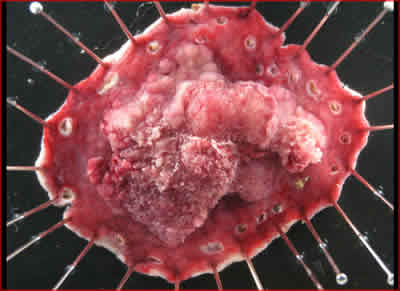 図10.切除標本の実体写真 37×32mmの早期胃がんであった
図10.切除標本の実体写真 37×32mmの早期胃がんであった
C型肝炎に対する抗ウイルス療法
C型肝炎は第二の国民病ともいわれる感染症で、血液を介して感染するためにC型肝炎の存在がわかった1989年以前に輸血・手術などが行われた人に感染の危険があります。自覚症状の無い間に慢性肝炎から肝硬変、そして肝癌へと進展する危険のある病気です。C型肝炎ウイルスに感染していても肝障害が認められない人もいますので、採血で「HCV抗体」検査を行うことが重要です。現在の医療・生活環境ではC型肝炎に感染することは非常にまれなので、「一生に一回検査を受ける」ことが重要です。
C型肝炎は自然に治ることはまずありません。1992年から使用されたインターフェロン療法は非常に期待された治療で、実際にC型肝炎ウイルスが消失した人が多数いましたが、全体ではわずか10%ほどの人でした。副作用も強く治療を行わない人も多くいました。
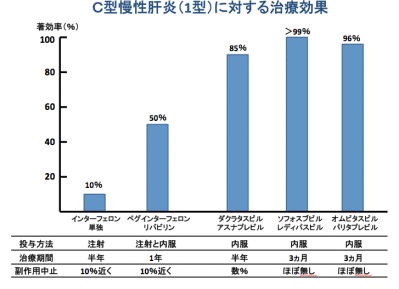 2013年にインターフェロン(注射)を必要としない内服だけの抗ウイルス療法としてダクラタスビル・アスナプレビル併用療法がでました。半年間内服するだけで、副作用も少ない中で85%の人のウイルスが消失しました。現在の薬はさらに進歩して、ほぼ100%近い人が、治療期間2~3ヵ月で治ります。非常に高価な薬剤ですが、肝炎治療助成制度を利用すれば最大でも月2万円以下で治療できます。
2013年にインターフェロン(注射)を必要としない内服だけの抗ウイルス療法としてダクラタスビル・アスナプレビル併用療法がでました。半年間内服するだけで、副作用も少ない中で85%の人のウイルスが消失しました。現在の薬はさらに進歩して、ほぼ100%近い人が、治療期間2~3ヵ月で治ります。非常に高価な薬剤ですが、肝炎治療助成制度を利用すれば最大でも月2万円以下で治療できます。
C型肝炎は治らない国民病から、「治療すれば治る病気」に変わりました。



